Kurzajki, znane również jako brodawki, to zmiany skórne wywołane przez wirusy z grupy HPV, czyli…

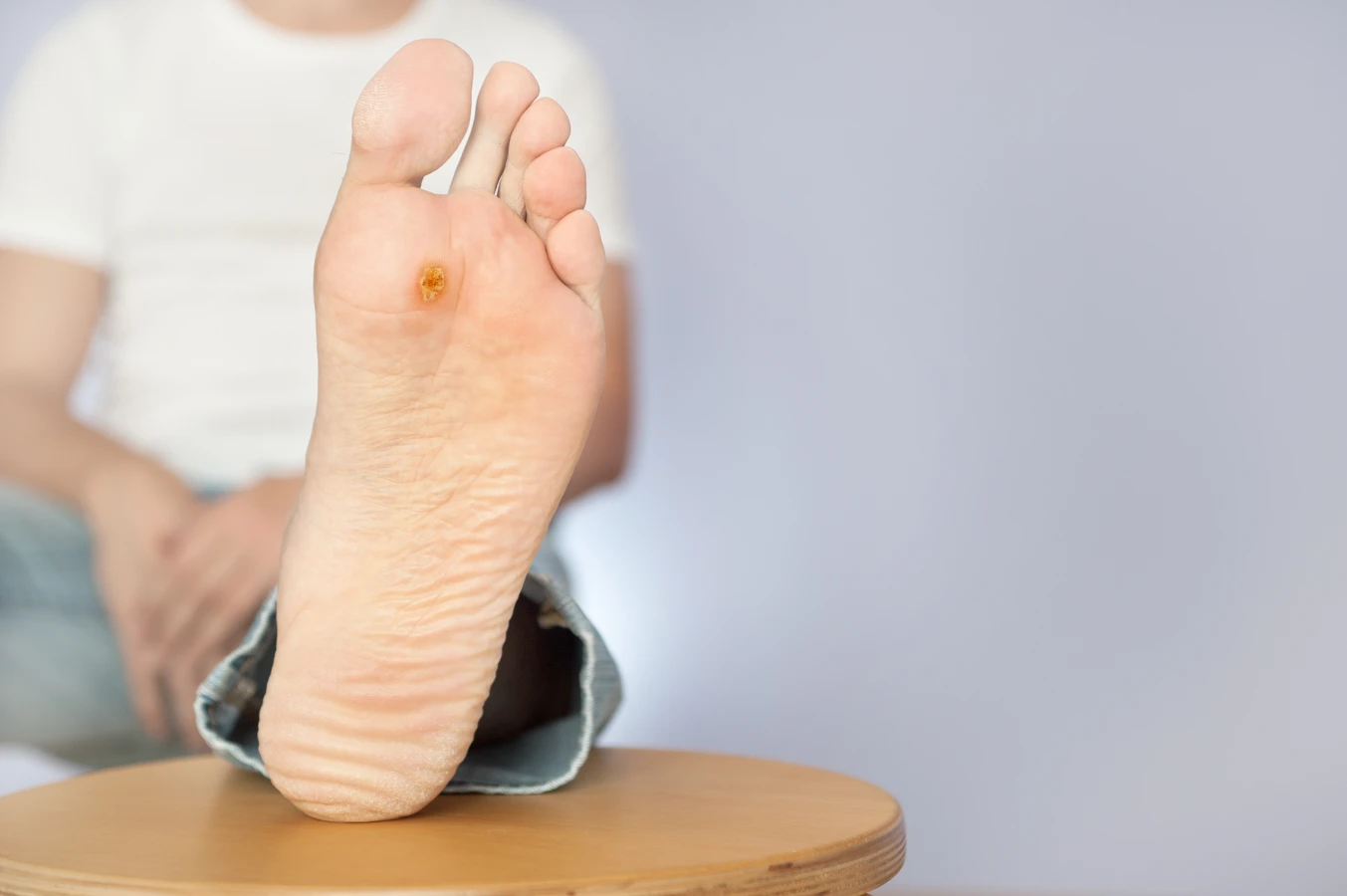
Kurzajki, znane również jako brodawki zwyczajne, to powszechne zmiany skórne wywoływane przez wirusy z grupy ludzkiego wirusa brodawczaka, czyli HPV (human papillomavirus). Te niepozorne narośla mogą pojawić się praktycznie na każdej części ciała, choć najczęściej lokalizują się na dłoniach, stopach, palcach oraz w okolicy paznokci. Ich wygląd jest bardzo zróżnicowany – mogą przybierać formę płaskich, gładkich wykwitów, szorstkich i wyniosłych grudek, a czasem nawet przypominać kalafior. Kolor kurzajek zazwyczaj odpowiada odcieniowi otaczającej skóry, choć w niektórych przypadkach mogą być lekko ciemniejsze. Charakterystyczną cechą niektórych brodawek, zwłaszcza tych na stopach, są czarne punkciki widoczne w ich wnętrzu. Są to drobne naczynia krwionośne, które zostały zatkane przez wirusa. Chociaż kurzajki zazwyczaj nie są bolesne, mogą powodować dyskomfort, zwłaszcza gdy uciskają na nerwy, jak ma to miejsce w przypadku brodawek podeszwowych. Ich obecność może być również źródłem kompleksów i wpływać na samoocenę, dlatego wiele osób poszukuje skutecznych metod ich usunięcia.
Wirus HPV, odpowiedzialny za powstawanie kurzajek, jest niezwykle powszechny i istnieje ponad 100 jego typów. Niektóre z nich są odpowiedzialne za powstawanie brodawek na skórze, inne natomiast mogą prowadzić do rozwoju zmian przednowotworowych i nowotworowych narządów płciowych. Typy wirusa wywołujące kurzajki zwyczajne są zazwyczaj łagodniejsze i nie stanowią bezpośredniego zagrożenia dla zdrowia. Jednak ich zaraźliwość sprawia, że mogą szybko rozprzestrzeniać się na inne części ciała tej samej osoby lub przenosić się na inne osoby. Zrozumienie mechanizmu powstawania kurzajek jest kluczowe w profilaktyce i leczeniu.
Rozpoznanie kurzajki zwykle nie jest trudne, ale w przypadku wątpliwości zawsze warto skonsultować się z lekarzem dermatologiem. Specjalista będzie w stanie prawidłowo zdiagnozować zmianę skórną i zaproponować odpowiednią metodę leczenia. Samodzielne próby usunięcia kurzajek bez odpowiedniej wiedzy i narzędzi mogą prowadzić do powikłań, takich jak infekcje, blizny czy nawrót choroby. Dlatego cierpliwość i profesjonalna ocena są w tym przypadku niezwykle ważne dla skutecznego pozbycia się niechcianych narośli.
Jak wirus HPV przenosi się między ludźmi i środowiskiem
Główną przyczyną powstawania kurzajek jest infekcja wirusem HPV. Wirus ten jest bardzo zaraźliwy i przenosi się głównie poprzez bezpośredni kontakt skóra do skóry z zakażoną osobą. Do zakażenia może dojść podczas podania ręki, dotknięcia zainfekowanej powierzchni, a także podczas bliskich kontaktów fizycznych. Warto wiedzieć, że nawet niewielkie, niewidoczne gołym okiem uszkodzenia naskórka, takie jak drobne skaleczenia, otarcia czy pęknięcia skóry, stanowią bramę dla wirusa. Kiedy skóra jest uszkodzona, wirus HPV łatwiej wnika do jej głębszych warstw, gdzie namnaża się i wywołuje niekontrolowany wzrost komórek, prowadząc do powstania kurzajki.
Środowisko, zwłaszcza wilgotne i ciepłe, sprzyja przetrwaniu i rozprzestrzenianiu się wirusa HPV. Miejsca takie jak baseny, sauny, siłownie, szatnie, a także ogólnodostępne prysznice są potencjalnymi ogniskami zakażenia. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko kontaktu z wirusem. Należy również pamiętać, że kurzajki są bardzo zaraźliwe, co oznacza, że osoba zakażona może nieświadomie przenosić wirusa na inne części swojego ciała. Drapanie kurzajki, a następnie dotykanie innych obszarów skóry, może prowadzić do rozwoju nowych brodawek w miejscach, gdzie wcześniej ich nie było. Ten proces nazywany jest auto-zakażeniem.
Okres inkubacji wirusa HPV, czyli czas od momentu zakażenia do pojawienia się widocznych zmian skórnych, może być bardzo zróżnicowany. Zazwyczaj wynosi od kilku tygodni do kilku miesięcy, a w niektórych przypadkach nawet dłużej. W tym czasie wirus namnaża się w komórkach skóry, nie dając jeszcze żadnych objawów. Odporność organizmu odgrywa kluczową rolę w tym procesie. Osoby z osłabionym układem odpornościowym, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych czy infekcji wirusowych (jak HIV), są bardziej podatne na zakażenie HPV i mogą rozwijać większą liczbę brodawek, które są trudniejsze do leczenia.
Czynniki zwiększające ryzyko pojawienia się kurzajek u osób
Uszkodzenia skóry stanowią kolejny istotny czynnik ryzyka. Wirus HPV potrzebuje „furtki”, aby dostać się do organizmu. Drobne skaleczenia, zadrapania, otarcia, a nawet suchość skóry i pęknięcia naskórka, które mogą pojawić się na skutek kontaktu z detergentami lub po prostu w chłodniejszych miesiącach, ułatwiają wirusowi wniknięcie do komórek. W miejscach narażonych na urazy, takich jak dłonie (często dotykające różnych powierzchni) czy stopy (podlegające ciągłemu naciskowi i tarciu), kurzajki pojawiają się częściej. Dbanie o nawilżenie i ochronę skóry może zmniejszyć to ryzyko.
Korzystanie z miejsc publicznych o podwyższonej wilgotności i temperaturze, takich jak wspomniane wcześniej baseny, sauny, siłownie czy szatnie, stanowi środowisko sprzyjające przenoszeniu wirusa HPV. Wirus może przetrwać na wilgotnych powierzchniach, takich jak podłogi czy ręczniki. Dlatego też osoby, które często korzystają z takich miejsc, powinny zachować szczególną ostrożność. Noszenie obuwia ochronnego w miejscach publicznych, zwłaszcza w okolicach basenów i pod prysznicami, jest jednym z najskuteczniejszych sposobów zapobiegania infekcji. Dotyczy to zarówno dorosłych, jak i dzieci, które są szczególnie narażone na zarażenie w środowisku przedszkolnym i szkolnym.
Związek kurzajek z odczuwaniem bólu i dyskomfortu
Chociaż kurzajki same w sobie są zmianami łagodnymi i zazwyczaj niegroźnymi dla zdrowia, mogą stać się źródłem znacznego dyskomfortu, a nawet bólu. Stopień odczuwanego bólu jest ściśle powiązany z lokalizacją kurzajki oraz jej rozmiarem i głębokością. Największy dyskomfort i ból związane z kurzajkami odczuwają osoby, u których pojawiły się brodawki podeszwowe. Są one zlokalizowane na stopach, w miejscach poddawanych ciągłemu naciskowi i tarciu podczas chodzenia. Nacisk ten sprawia, że kurzajka może wrastać w głąb skóry, uciskając na zakończenia nerwowe, co prowadzi do bólu przypominającego obecność kamyka w bucie. Ból może być ostry, kłujący lub tępy i narastający, utrudniając codzienne funkcjonowanie.
Kurzajki zlokalizowane na palcach, dłoniach lub w okolicy paznokci również mogą powodować dyskomfort. Chociaż nacisk jest tam mniejszy niż na stopach, te obszary są bardzo wrażliwe i aktywnie używane w codziennych czynnościach. Dotykanie przedmiotów, pisanie, a nawet ściskanie dłoni może powodować ból, szczególnie jeśli kurzajka jest szorstka i drażni skórę. W przypadku brodawek zlokalizowanych w pobliżu paznokci, mogą one powodować ból przy ucisku na płytkę paznokciową lub podczas wykonywania precyzyjnych ruchów palcami.
Niektóre rodzaje kurzajek, na przykład brodawki mozaikowe, które są skupiskami wielu drobnych brodawek tworzących większą, płaską powierzchnię, również mogą być bolesne ze względu na zajęcie większego obszaru skóry. Ponadto, próby samodzielnego usunięcia kurzajek za pomocą ostrych narzędzi lub nieodpowiednich preparatów mogą prowadzić do uszkodzenia zdrowej tkanki, wywołując stan zapalny, krwawienie i silny ból. W takich sytuacjach, oprócz pierwotnego bólu związanego z kurzajką, pojawia się ból pourazowy, który może utrzymywać się znacznie dłużej. Dlatego też, w przypadku odczuwania bólu lub znacznego dyskomfortu, zawsze zaleca się konsultację z lekarzem.
Różnice między kurzajkami a innymi zmianami skórnymi
Choć kurzajki są powszechne, ich wygląd może być mylący, a czasem bywają mylone z innymi, zupełnie innymi zmianami skórnymi. Kluczowe dla prawidłowej diagnozy jest zwrócenie uwagi na kilka charakterystycznych cech. Przede wszystkim, kurzajki są wywoływane przez wirusa HPV, co odróżnia je od zmian o innym podłożu. Wirus powoduje charakterystyczne zaburzenie wzrostu naskórka. Typowa kurzajka ma szorstką, nierówną powierzchnię, często z widocznymi czarnymi punkcikami w środku, które są zatkanymi naczyniami krwionośnymi. W dotyku są zazwyczaj twarde i wyniosłe nad powierzchnię skóry.
Inne zmiany skórne, które mogą być mylone z kurzajkami, to między innymi: odciski, modzele, brodawki łojotokowe, a nawet niektóre zmiany nowotworowe. Odciski i modzele są zazwyczaj wynikiem nadmiernego nacisku i tarcia. Mają gładką, lśniącą powierzchnię i są często bolesne przy ucisku. W odróżnieniu od kurzajek, nie mają widocznych czarnych punktów i ich struktura jest jednolita. Brodawki łojotokowe to łagodne nowotwory skóry, które zazwyczaj pojawiają się u osób starszych. Mają często lepki, brodawkowaty wygląd, ale ich kolor jest zazwyczaj brązowy lub czarny i przylegają do skóry, nie wrastając w nią w taki sposób, jak niektóre kurzajki.
Najważniejsze jest, aby w przypadku wątpliwości co do charakteru zmiany skórnej, zawsze skonsultować się z lekarzem dermatologiem. Samodzielne próby leczenia zmian, które nie są kurzajkami, mogą być nieskuteczne, a w przypadku zmian nowotworowych wręcz niebezpieczne. Lekarz, dzięki swojej wiedzy i doświadczeniu, a czasem przy użyciu dermatoskopu, jest w stanie postawić prawidłową diagnozę i zaproponować odpowiednie leczenie. Pamiętaj, że wczesne wykrycie i właściwa diagnoza są kluczowe dla skutecznego leczenia i uniknięcia powikłań, niezależnie od tego, czy mamy do czynienia z niegroźną kurzajką, czy inną, potencjalnie wymagającą interwencji zmianą skórną.
Jak dbać o skórę, aby zapobiegać powstawaniu kurzajek
Zapobieganie powstawaniu kurzajek opiera się przede wszystkim na utrzymaniu zdrowej i nienaruszonej skóry oraz minimalizowaniu kontaktu z wirusem HPV. Kluczowym elementem profilaktyki jest dbanie o higienę osobistą, a szczególnie o stan skóry dłoni i stóp. Regularne mycie rąk wodą z mydłem pomaga usunąć potencjalne zarazki, w tym wirusa HPV, z powierzchni skóry. Warto również unikać dzielenia się ręcznikami, golarkami czy innymi przedmiotami osobistego użytku, które mogą być źródłem zakażenia.
Szczególną uwagę należy zwrócić na ochronę skóry przed uszkodzeniami. Wirus HPV najłatwiej wnika do organizmu przez drobne ranki, skaleczenia, otarcia czy pęknięcia naskórka. Dlatego ważne jest, aby dbać o nawilżenie skóry, zwłaszcza w okresach suchych i zimnych, kiedy skóra jest bardziej podatna na pękanie. Stosowanie kremów nawilżających, szczególnie po kontakcie z wodą i detergentami, może pomóc utrzymać skórę w dobrej kondycji. W przypadku drobnych skaleczeń, należy je szybko zdezynfekować i opatrzyć, aby zapobiec infekcji.
Jeśli często korzystasz z miejsc publicznych, takich jak baseny, sauny, siłownie czy ogólnodostępne prysznice, pamiętaj o noszeniu obuwia ochronnego. Klapki lub specjalne sandały zapobiegną bezpośredniemu kontaktowi stóp z potencjalnie zainfekowanymi powierzchniami. Po skorzystaniu z takich miejsc, warto dokładnie umyć i osuszyć stopy. Wzmocnienie ogólnej odporności organizmu poprzez zdrową dietę, regularną aktywność fizyczną i odpowiednią ilość snu również odgrywa ważną rolę w zapobieganiu infekcjom wirusowym, w tym zakażeniu HPV. Silny układ odpornościowy jest w stanie skuteczniej zwalczać wirusy i zapobiegać rozwojowi kurzajek.
Kiedy należy udać się do lekarza w sprawie kurzajek
Chociaż wiele kurzajek można próbować leczyć domowymi sposobami, istnieją sytuacje, w których wizyta u lekarza jest absolutnie konieczna. Przede wszystkim, jeśli nie jesteś pewien, czy zmiana skórna na twoim ciele to na pewno kurzajka, powinieneś skonsultować się z dermatologiem. Podobne zmiany mogą mieć inne podłoże, w tym charakter nowotworowy, dlatego prawidłowa diagnoza jest kluczowa. Lekarz, za pomocą dermatoskopu, jest w stanie precyzyjnie ocenić charakter zmiany i wykluczyć inne, poważniejsze schorzenia.
Szczególną ostrożność należy zachować w przypadku kurzajek zlokalizowanych w nietypowych miejscach lub mających nietypowy wygląd. Brodawki na twarzy, narządach płciowych, a także te, które szybko rosną, zmieniają kolor, krwawią lub wywołują silny ból, wymagają pilnej konsultacji lekarskiej. W takich przypadkach istnieje większe ryzyko, że zmiana jest bardziej agresywna lub ma inne podłoże niż zwykła kurzajka. Dotyczy to zwłaszcza osób z obniżoną odpornością, u których wirus HPV może wykazywać większą aktywność.
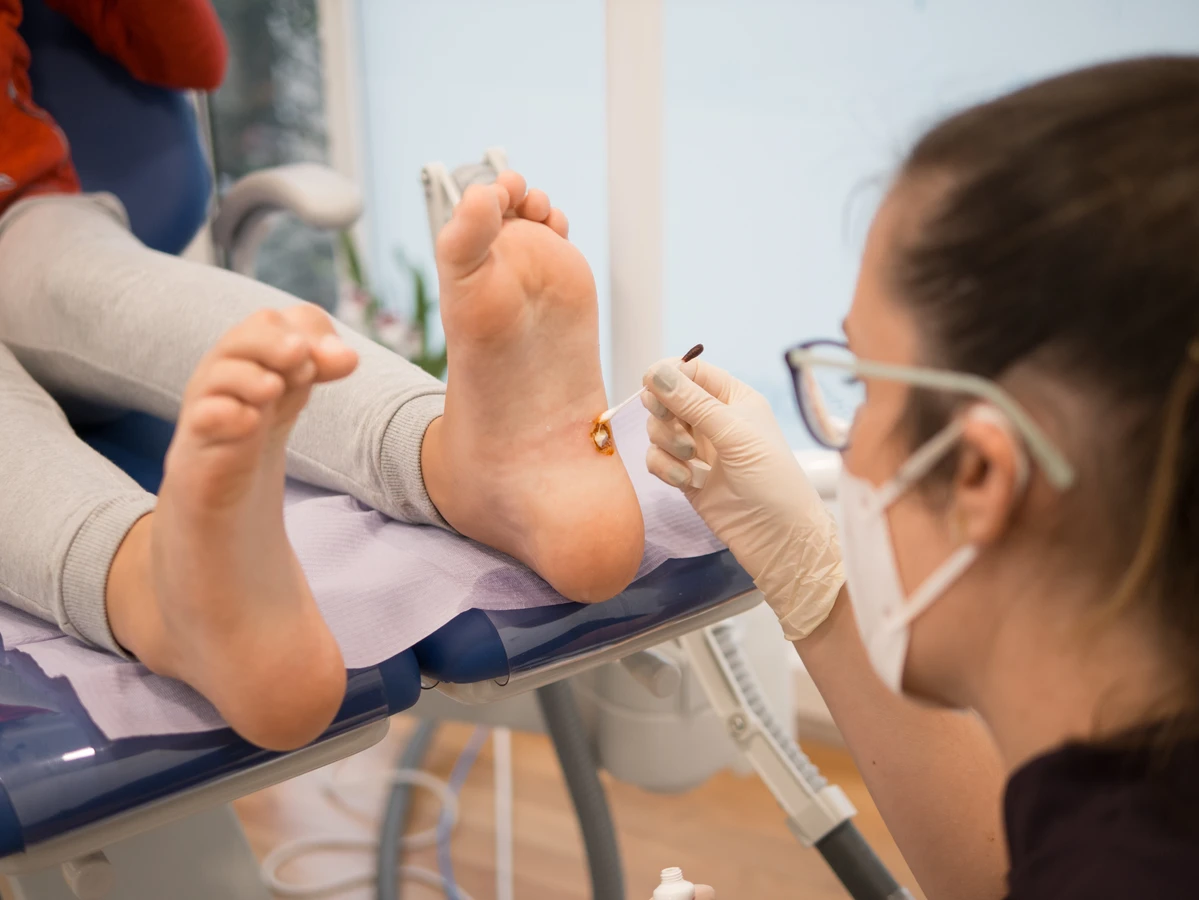
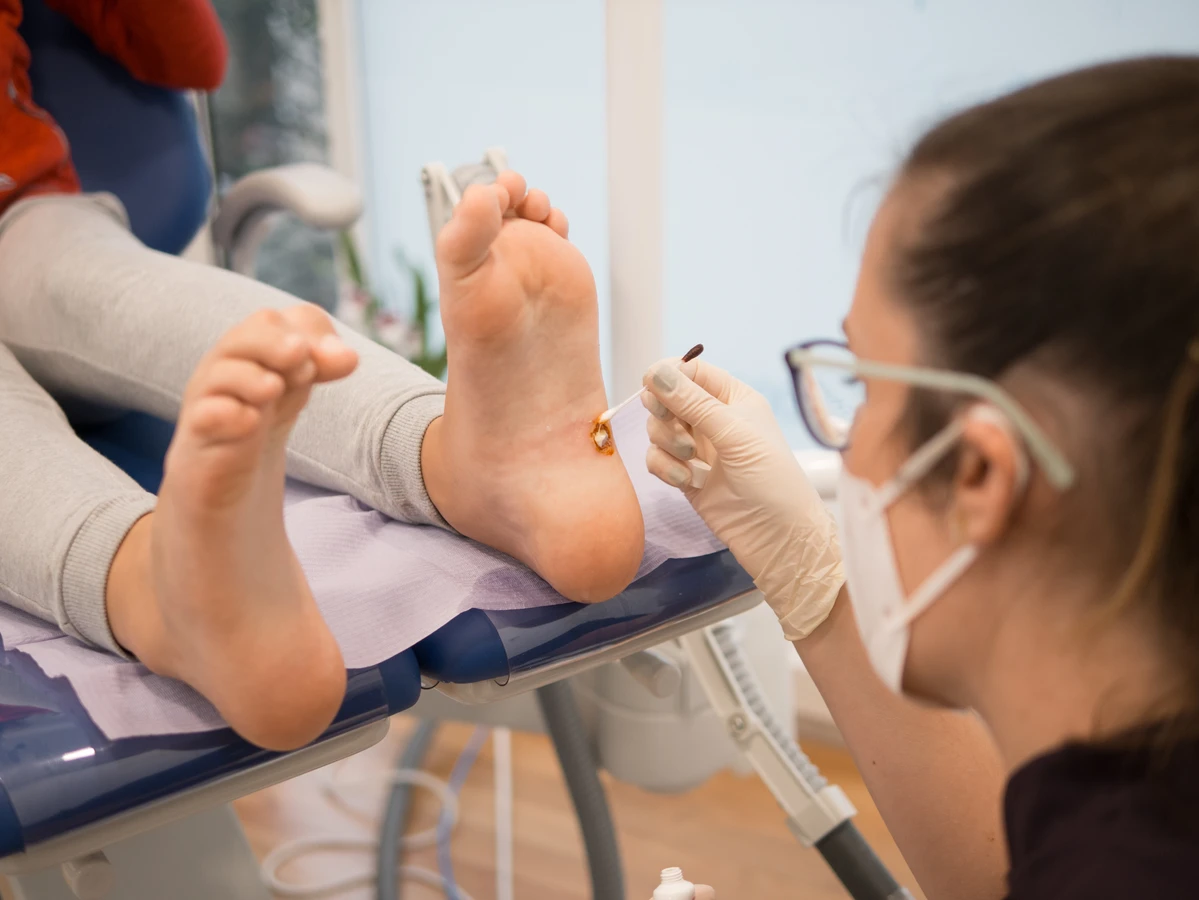
Jeśli domowe metody leczenia okazują się nieskuteczne po kilku tygodniach stosowania, lub jeśli kurzajka nawraca pomimo prób usunięcia, również należy zgłosić się do lekarza. W gabinecie dermatologicznym dostępne są profesjonalne metody leczenia, takie jak krioterapia (wymrażanie), elektrokoagulacja (wypalanie prądem), laseroterapia, czy specjalistyczne preparaty o silniejszym działaniu. Lekarz dobierze najodpowiedniejszą metodę w zależności od rodzaju, lokalizacji i wielkości kurzajki, a także indywidualnych potrzeb pacjenta, minimalizując ryzyko powikłań i zapewniając skuteczniejsze pozbycie się problemu.
„`